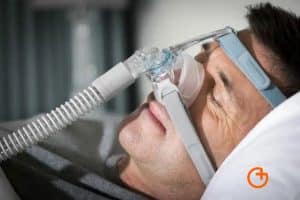
CPAP indispensable en la apnea.
Los pacientes obesos tienen un riesgo seis veces mayor de manifestar apnea obstructiva del sueño (AOS). Esta condición puede, por sí misma, predisponer al riesgo del desarrollo de hipertensión arterial, de enfermedad cardiovascular, de trastornos del comportamiento, de bajo rendimiento escolar y de una pobre calidad de vida.
La reducción en los volúmenes pulmonares con restricción de la pared torácica y el aumento del consumo de oxígeno por la respiración contribuyen a condiciones comórbidas como lo son el reflujo gastroesofágico y la apnea del sueño.
La obesidad es causante de polipnea, disnea, esfuerzo ventilatorio, disminución de la capacidad respiratoria funcional, por el alto volumen de reservaba expiratorio; se asocia al cierre de unidades pulmonares periféricas, en especial en decúbito supino. Hipoventilación, somnolencia y retención de dióxido de carbono (pCO2 > 48 mm/Hg), disminución de la distensibilidad de la pared torácica y aumento del trabajo respiratorio. Así, se ha descrito un incremento del riesgo de síndrome de apneas-hipopneas del sueño.
Como consecuencia surgen hipoxia, hipertensión pulmonar, policitemia e insuficiencia cardiopulmonar; cuadro que mejora al disminuirse el peso corporal. Durante cada episodio apneico, el esfuerzo inspiratorio contra una vía aérea ocluida, se acompaña de aumento de la presión negativa del espacio pleural.
A medida que la apnea persiste, la hipoxemia y la hipercapnia son más intensas, causando vasoconstricción pulmonar e hipertensión pulmonar transitoria. El estimulo del sistema simpático provoca hipertensión arterial y aumento de la presión sistólica.
Diagnóstico de AOS
Los criterios diagnósticos para se basan en síntomas clínicos y los signos clínicos determinados durante una evaluación integral y los hallazgos identificados por pruebas del sueño.
Los síntomas se inician insidiosamente y estan presentes durante años antes de que el paciente decida buscar atención médica: ronquido, apneas, sueño inestable, cefalea matutina, incoordinación motora somnolencia diurna.
La polisomnografia se indica de rutina para los trastornos respiratorios del sueño, ya que es considerada el gold standard en el diagnóstico.
¿Qué es la CPAP?
El tratamiento de elección del síndrome de apneas-hipopneas del sueño, cuando no se encuentra una anomalía anatómica evidente susceptible de tratamiento quirúrgico, es la presión positiva continúa sobre la vía aérea (CPAP) administrada por vía nasal. El CPAP mejora de forma significativa los síntomas de somnolencia diurna y la calidad de vida.
La CPAP utiliza una máquina que envía aire a presión a través de una máscara facial para mantener las vías respiratorias abiertas durante el sueño.
Durante el sueño, las vías respiratorias pueden estrecharse o bloquearse, lo que provoca la interrupción de la respiración y breves despertares. La CPAP trabaja suministrando aire a presión constante para evitar el colapso de las vías respiratorias y mantener una respiración regular durante toda la noche.
La CPAP es considerada un tratamiento de primera línea para la apnea obstructiva del sueño
¿Quien tiene indicación de CPAP?
La indicación para el uso de CPAP (Presión Positiva Continua en las Vías Aéreas) se basa en la presencia de un trastorno respiratorio del sueño llamado AOS. La AOS es un trastorno común en el que las vías respiratorias se estrechan o se bloquean repetidamente durante el sueño, lo que interrumpe la respiración y provoca breves despertares.
¿cuanto tiempo hay que llevar la cpap?
El tiempo durante el cual una persona debe usar la CPAP varía según la gravedad de su trastorno respiratorio del sueño y las recomendaciones de su médico especialista en trastornos del sueño.
En general, se recomienda que las personas con AOS usen la CPAP todas las noches mientras duermen. Es importante que la CPAP se use durante toda la noche, ya que los síntomas de la AOS pueden reaparecer si se interrumpe el flujo de aire mientras se duerme.
Si una persona deja de usar la CPAP o no la usa correctamente, los síntomas de la AOS pueden empeorar y aumentar el riesgo de complicaciones como enfermedades cardiovasculares, hipertensión arterial, diabetes y accidentes cerebrovasculares.
Finalmente, se recomienda que las personas con AOS continúen usando la CPAP según las recomendaciones de su médico especialista en trastornos del sueño, incluso si sus síntomas mejoran con el tiempo.